
Попробуем разобраться с тем, что уже ясно сейчас и обозначить белые пятна на карте территории под названием «Коронавирус COVID-19».
Не просто пневмония
Еще месяц назад европейский, американские, российские врачи, казалось, знали, с чем имеют дело. Новый коронавирус представлялся разновидностью респираторной инфекции с летальностью несколько выше обычной, причем от вполне ожидаемого осложнения – пневмонии.
В самых тяжелых случаях она приводит к респираторному дистресс-синдрому, когда пораженные легкие не способны функционировать в нормальном режиме, падает сатурация, то есть насыщение крови кислородом, без которого страдают все ткани и органы пациента.
В этой логике главной заботой правительств всех стран стало обеспечение систем здравоохранения аппаратами искусственной вентиляции легких – ИВЛ.
И врачи, и широкая публика прожили примерно месяц в убеждении, что при адекватном количестве ИВЛ пациенты с тяжелым течением COVID-19 будут обеспечены медицинской помощью, а значит, все, кого в принципе можно спасти, выживут. Все, однако, оказалось, несколько сложнее.
По разным данным, от 50 до 89% пациентов, помещенных на ИВЛ, спасти не удалось.
В том ли дело, что у них уже не было шанса, либо в том, что ИВЛ производит механическую растяжку и повреждение легких, пока неясно, однако первоначальный план помощи пересматривается.
Появились и новые сведения. Точнее так: один из факторов, который фиксировался медиками почти с самого начала, теперь оказался в центре их внимания.
Тромб – ключевое слово
19 марта 2020 российские СМИ сообщили о первой смерти от COVID-19 в нашей стране. В одной из больниц Москвы умерла 79-летняя женщина с тяжелой пневмонией, вызванной коронавирусом.
Через два дня, однако, последовало официальное опровержение: как показало вскрытие, причина смерти женщины – оторвавшийся тромб, а не инфекция. Была ли у нее пневмония, в опровержении не уточняется.
Сегодня мы знаем то, что еще полтора месяца назад было неочевидно. Вскрытия погибших от COVID-19 в разных странах показывают: очень у многих легкие перегружены многочисленными сгустками крови и именно поэтому утратили способность функционировать. Нередко крупные тромбы отрываются и с током крови перемещаются в разных направлениях, вызывая в том числе инсульты и инфаркты.
Американские врачи сообщают о смертях от инсультов у людей 30-40 с небольшим лет, которые даже не знали, что были заражены, не имели никаких симптомов, и наличие у них COVID-19 было установлено только после того, как они были доставлены в больницу в тяжелом состоянии и протестированы.
Врачи отмечают также, что количество внезапных смертей дома у жителей Нью-Йорка увеличилось в четыре раза, и, весьма вероятно, их можно объяснить именно этим осложнением.
Аналогичными наблюдениями делятся итальянские и греческие врачи, а профессор Джованни Ландони, реаниматолог больницы Сан-Рафаэль в Милане, даже предложил новое название заболевания: «обструктивный тромбовоспалительный синдром, вызванный COVID-19, поражающий легочные сосуды».
По подсчетам голландских ученых, примерно треть всех больных с COVID-19, поступающих в отделения интенсивной помощи, имеют тромботические осложнения.
«Чем дольше мы наблюдаем, тем больше мы убеждаемся в том, что тромбы являются крупнейшим игроком при тяжелом течении болезни и смертности от COVID-19», – говорит доктор Бехнуд Бикдели, один из соавторов статьи о тромбозе и тромбоэмболии при коронавирусе, опубликованной в JACC (Журнале Американского колледжа кардиологии).
В российских медицинских источниках часто употребляется термин «ДВС-синдром», описывающий то же явление.
В чем причина такого сценария?
В ответе на этот вопрос ученые и медики, наблюдающие сходную картину, отнюдь не едины.
Цитокиновый шторм или прямая атака?

Есть простое и логичное объяснение, основанное на том, что подобный процесс не уникален и случается и при других заболеваниях.
Когда клеткам организма угрожает опасность, для противостояния ей включается иммунная система человека. В случае с вирусным патогеном иммунные клетки и молекулы стремятся обезвредить вирус, подавить его размножение. Так происходит, например, при гриппе и многих других инфекциях и, чаще всего, победив врага, иммунная система «отзывает» своих бойцов.
Однако у некоторых людей – у каких именно, предугадать далеко не всегда возможно – происходит гиперактивация иммунной системы. Определенный ее этап получил название «цитокиновый шторм»: иммунные молекулы цитокины продуцируются в нарастающих количествах и атакуют не только вирус, но и сами ткани организма, в том числе, эпителий – стенки кровеносных сосудов.
Сгустки крови изначально образуются для «починки» стенок, но лавинообразный процесс приводит к их переизбытку, закупорке сосудов, гибели тканей и органов (полиорганной недостаточности).
Есть, однако, и другая точка зрения, совсем не безосновательная. Ряд медиков считает, что вирус атакует стенки сосудов напрямую, так как они богаты белками-рецепторами АПФ2 – входными воротами COVID-19 в клетку.
По данным CDC (Американского центра контроля за заболеваемостью), среди пациентов с тяжелым течением COVID-19 гораздо больше (порядка половины) тех, кто изначально страдал заболеваниями сердечно-сосудистой системы, чем тех, у кого были хронические заболевания легких (примерно треть). Еще треть страдала диабетом, который, как известно, тоже негативно сказывается на состоянии сосудов.
В пользу этой версии говорит и тот факт, что были зафиксированы отдельные случаи инфарктов у пациентов с коронавирусом без респираторных симптомов.
«Довольно быстро был сделан вывод о том, что COVID-19 ассоциирован с гипер-воспалительной реакцией. Я, однако, не видел убедительных данных в пользу того, что это именно так», – говорит Джозеф Левитт, пульмонолог-реаниматолог Медицинской школы Стэнфордского университета.
Он обеспокоен тем, что терапевтическое вмешательство, направленное на подавление воспалительного ответа (например, препарат тоцилизумаб), может привести к продолжению активного размножения вируса и его атаке тканей и органов.
В протоколы оказания помощи пациентам с тяжелым течением болезни, вызванной коронавирусом, практически во всех странах входят антикоагулянты, препараты, предотвращающие тромбоз, либо разрушающие тромбы. Используют их и российские врачи.
Это важная терапия, однако, к сожалению, не всегда эффективная и имеющая побочные эффекты. Подробно об этом можно прочитать в интервью доктора Татьяны Кирсановой, старшего научного сотрудника НМИЦ АГП им. Кулакова.
Ускользающий патоген
«Есть ли другой вирус, который вел бы себя столь же странным образом, как этот, в части разнообразия проявлений?» – спрашивает Карл Циммер, авторитетный научный журналист.
Ученые признаются, что COVID-19, действительно, ускользает от понимания, как ни один другой известный на сегодняшний день патоген.
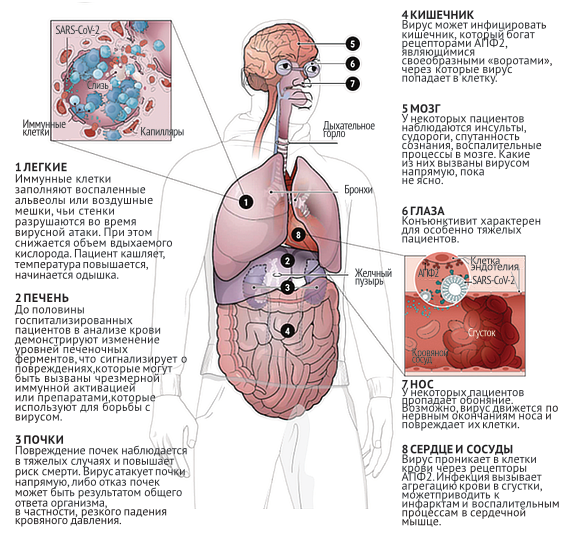
Легкие – это эпицентр атаки, но, как мы уже описали выше, страдают кровеносные сосуды, сердце, мозг, причем не только от инсульта. Происходит это потому, что большая часть тканей в организме имеет достаточное количества рецепторов АПФ2, «впускающих» вирус.
Есть предположение, что вирус движется вверх по нервным окончаниям и проникает в мозг через обонятельную луковицу – именно этим, скорее всего, и объясняется такой симптом при COVID-19, как утрата восприимчивости к запахам.
Среди осложнений у тяжелых пациентов наблюдался энцефалит (воспаление мозга) с «симпатическим штормом» – гиперактивацией симпатической нервной системы, приводящей к симптомам, напоминающим судороги.
Задокументированы и несколько случаев синдрома Гийена-Барре, при котором иммунная система пациента атакует нервные клетки, вызывая мышечную слабость, а в тяжелых случаях – паралич.
Страдает кишечник, страдают почки. По данным китайских исследований, пациенты с острым повреждением почек от COVID-19 имели риск смерти в 5 раз выше, чем без него. Исследования проводилось на небольших выборках пациентов, при этом у 27% полностью отказали почки, и около 60% демонстрировали симптомы их острого повреждения.
Доктор Дженнифер Фронтера – через Медицинский центр Университета Нью-Йорка, в котором она работает, прошли уже тысячи пациентов с новым коронавирусом – говорит, что острое повреждение почек встречается очень часто, и на первый план начинает выходить не ИВЛ, а аппаратура для почечного диализа, протокол которого для больных COVID-19 сейчас разрабатывается в Центре.
А как дела с терапиями?
Похоже, что наши надежды не оправдал ни Плаквенил (гидрохлорохин), благодаря американскому президенту получивший широкую публичную известность, ни Калетра (лопинавир).
Противоречивы данные по противовирусному препарату ремдесивир. В китайских исследованиях он провалился, однако в США ремдесивир только что был одобрен для применения в экстренных случаях на основании положительных результатов исследования, проведенного Национальным институтом здравоохранения, но пока что не опубликованного.
Актерма (тоцилизумаб), препарат с иммуносупрессивным действием, продолжает тестироваться. Результаты первых двух фаз еще не опубликованы, однако пресс-релизы внушают надежду.
Антикоагулянты являются обоснованной стратегией, однако четкого понимания, какие именно препараты работают и в каких случаях, пока что нет.
Пандемия нового коронавируса не только обнажила кризис систем здравоохранения во многих странах мира, но и стала своего рода научным кризисом.
И как бы нам ни хотелось надеяться на его скорое преодоление, приходится признать, что несмотря на подвижничество врачей и неусыпный труд ученых, мы все еще в самом начале пути.
Источники:
How does coronavirus kill? Clinicians trace a ferocious rampage through the body, from brain to toes



