«Для врачей сын паллиативный, а мы надеемся»
Рома родился глубоко недоношенным в 25 недель беременности. Сразу после рождения перенес два кровоизлияния в мозг. В Самарской больнице не было отделения детской нейрохирургии, перевозить нельзя. В итоге развились гидроцефалия, детская эпилепсия, ДЦП.
Врачи сказали маме: ребенок паллиативный. Но в последние полгода мама заметила в сыне ряд «незапланированных» медиками изменений.
«Он совершенно точно узнает меня, папу и старшего брата, – говорит Олеся. – И не только по голосу, но и на вид, когда кто-то из нас подходит, начинает улыбаться и гулить. Кроме того, сын различает звуки, когда играет музыка, которая ему нравится, он размахивает руками и ногами».
Родители, увидев «положительную динамику», еще активней взялись за реабилитацию.
Поскольку сам Ромка почти не двигается, его кровь и лимфу приходится разгонять искусственно. Это делает мама и массажисты. «У сына не должно быть затеков, застоя лимфы, болей и пролежней, – говорит Олеся. – Ухаживать нужно 24/7, перекладывать, переворачивать на живот, носить на руках, усаживать в специальное кресло, это улучшит нейропластичность, а значит состояние мозга.
«Я два раза сама реанимировала своего ребенка»
Ухаживая за Ромой, его родители «прошли» курсы оказания серьезной медицинской помощи:
«У нас дома есть собственный аппарат ИВЛ и пульсоксиметр, оборудована чуть ли не домашняя реанимация, – рассказывает Олеся. – Два раза в жизни мне приходилось самой реанимировать сына. Единственное, с чем я не могу справиться: судороги. И то потому, у меня нет нужных лекарств».
Был период, когда Роме после инсульта нужно было вывести из мозга оставшиеся частицы разложившейся крови. Опасаясь, что необходимый для этого шунт может забиться, врачи решили временно выводить жидкость из специальных «карманов» на голове. Для этого нужно было каждый день возить Рому зимой через весь город. Родители сами освоили пункции головного мозга (!) и полтора месяца проводили такие процедуры «на дому».
Помогает и образование мамы – Олеся биохимик, она, например, знает, какие у сына должны быть показатели крови, и как они меняются, если он заболевает.
Прооперировать мозг, но забыть сменить памперс
Когда Рому готовили к постановке шунта, он оказался в реанимации: при промывке один из желудочков мозга сместился и надавил на ствол. Ствол мозга отвечает за самое важное: сердцебиение и дыхание, так что малыш оказался на ИВЛ. На две недели.
В первые три дня маму в реанимацию пускали. Приходя к его кроватке, она видела, что ребенок все время лежит в одной позе, из тела торчат катетеры, трубки приборов. Но ведь у него ДЦП, ему полное обездвижение противопоказано.
Олеся попробовала было растереть сыну ножки, но медсестры строгим голосом попросили «ничего не трогать».
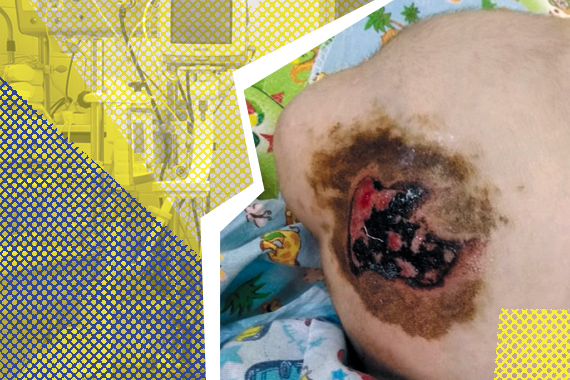
«Еще я заметила на его голове раздражение: во время операции Роме полтора часа промывали мозг соляным раствором, видимо, часть раствора попала на кожу. Это было опасно, тем более что ребенок все время неподвижно лежал на затылке. На месте соприкосновения с подушкой грозил образоваться пролежень.
Я привезла в реанимацию специальные мази, пластыри и салфетки из обычного Роминого арсенала и буквально умоляла врачей: поворачивайте ребенка, обработайте ему голову, пока на ней только небольшой след, нельзя, чтобы потертость перешла во что-то более серьезное. Но меня не слушали».
В конце концов потертость превратилась в глубокую кровавую рану диаметром в восемь сантиметров (!). Тогда медсестры реанимации начали прижигать ее марганцовкой.
Помимо раны на голове, появилась кровь в катетере. Такое бывает, если мочевой катетер долго не меняли.
Все это Олеся успевала заметить в те пять-десять минут, на которые ее пускали к ребенку. Но сделать она не могла ничего – врачи реанимации не разрешали ей подержать ребенка даже за руку, чтобы не задеть медаппаратуру…
«В реанимации вопросы реабилитации временно отходят на второй план»
Комментирует зав. реанимационным отделением одной из московских клиник, попросивший сохранить анонимность:
— Если ребенок госпитализируется в отделение реанимации, первоочередной задачей является стабилизация его жизненно важных функций. И здесь приходится объяснять родителям, что для проведения реабилитации ребенка по опорно-двигательной системе (у детей с ДЦП) сначала ребенка нужно стабилизировать.
Например, проведение реабилитационных мероприятий будет сильно ограничено, если ребенок находится на ИВЛ с жесткими параметрами вентиляции или имеет место нестабильная гемодинамика с дотацией вазоактивных препаратов (нейтрализаторах перепада давления – прим. авт.). В данном случае существует непосредственная угроза жизни, и ее степень несопоставима с угрозой, например, подвывиха сустава. То же самое можно сказать об интенсивной терапии в острых ситуациях.
И вообще, если речь идет об угрозе жизни настолько серьезно, что пациенту понадобилась терапия в условиях реанимации, вопросы реабилитации временно отходят на второй план.
Вопросы реабилитации у детей с ДЦП с затяжным лечением (более трех дней) в ОРИТ должны рассматриваться индивидуально: врач-реабилитолог должен сделать запрос заведующему реанимации.
Но, повторюсь, задача отделения реанимации, прежде всего спасти ребенка и поддержать его жизненно важные функции.
Чем опасен узкоспециальный подход в медицине
Комментирует Екатерина Омельченко, врач-невролог, главный внештатный специалист по медицинской реабилитации детей Департамента здравоохранения Орловской области:
– Идея «моя задача восстановить жизненно важные функции, все остальное будет потом» распространена у отечественных реаниматологов. Но эта позиция неверна, а в случае с ребенком с особенностями чревата еще и тем, что ребенок за время пребывания в реанимации сильно ухудшится, ему потребуется очень долгая реабилитация и, возможно, он не сможет восстановиться до уровня «как до болезни».
Такой узкоспециализированный подход, к сожалению, свойственен отечественной медицине. Например, хирурги рассуждают так: «Если особый ребенок попал в больницу с аппендицитом, нужно вырезать ему аппендицит и выписать. Если он в то же время нуждается в установке гастростомы, для этого госпитализируем в другой раз. А если после операции возникла еще и пневмония, потому что ребенка не «раздышали» как следует после наркоза, – это отдельное заболевание».
Многие врачи у нас до сих пор уверены, что «реабилитация» – это какие-то процедуры после выписки.
«Мы соблюдаем закон. Если вас не пускают, звоните туда-то»
– Формально реанимацию в Самарской областной больнице можно посещать все время, – рассказывает Олеся. – Там на двери даже висят разные объявления: «Мы соблюдаем закон. Если вас не пускают, звоните туда-то».
На деле же для родственников реанимация открыта на час в обед и час вечером.
Но, как только я туда попадала, меня почти тут же просили выйти, под предлогом, что сыну или еще кому-то из детей (в реанимационном боксе лежало несколько человек) нужно делать процедуры.
Якобы по закону родитель не должен видеть процедуры, которые делают детям, это нарушает их права.
– К сожалению, сегодня не существует четкой юридической базы, определяющей права родителей в реанимации: какие манипуляции они могут со своим ребенком там проводить, а какие нет.
– Так комментирует ситуацию анонимный эксперт-реаниматолог. – Но я знаю много случаев, когда родители в реанимации занимались процедурами по уходу, как только персонал убеждался, что они умеют это делать безопасно для ребенка.
Я уверен, что родителям нельзя доверять уход за ребенком в острых ситуациях, когда ребенок нуждается в неотложной помощи. Здесь важно учитывать и психологический фактор – эмоции могут мешать действовать адекватно.
Но если речь идет о тяжелых хронических заболеваниях, и у родителей есть опыт ухода за тяжело больным ребенком, порой даже больше, чем у медицинского персонала, тогда ребенка вполне разумно разместить в отделении реанимации вместе с матерью.
Но — все медицинские манипуляции в отделении реанимации (обеспечение доступа дыхательных путей, сосудистого доступа, различные инвазивные лечебные и диагностические процедуры) такие, для которых нужна опытная рука и где существует риск неудачи, должны проводиться в условиях соблюдения правил асептики и антисептики, исключительно в отсутствие родителей.
– Есть приказ Минздрава № 1705н , в котором прописаны три этапа реабилитации и то, что на первом этапе реабилитация начинается «в реанимационном отделении или профильном отделении».
(С 1 января 2021 года на смену приказу № 1705н начнет действовать Приказ Минздрава № 788н в отношении взрослых и Приказ Минздрава № 878н в отношении детей, в них эта норма сохранена), –уточняет Екатерина Омельченко.
– Адресатами всех этих приказов являются не только реабилитологи, но все подчиненные Минздрава, в том числе реаниматологи. То есть Порядком оказания медицинской помощи раннее появление реабилитолога у нас прописано.
Однако вопрос о том, что в действительности могут, а что не могут родители в реанимации, нужно обсуждать с заведующим конкретным реанимационным отделением, поскольку даже в случаях, когда прописаны стандарты реабилитации и клинические рекомендации по постуральной коррекции (позиционированию), объем медицинской помощи, который получит конкретный ребенок, все равно зависит от распоряжений заведующего отделением реанимации и главного врача, — таковы реалии отечественной медицины.
К сожалению, все законы и нормативные акты пишутся у нас для и про медработников. Но мама ребенка не медицинский работник, не сотрудник больницы и не соцработник, поэтому в нормативные документы она не попадает.
При этом мы понимаем, что есть такие мамы, которым самим нужна помощь. Им сложно принять состояние ребенка, видеть, что из тела ребенка торчат трубки, и обсуждать перспективы ребенка они не очень готовы. Таким мамам требуется помощь медицинского психолога, и к ним врачи-реаниматологи относятся с большой настороженностью.
Еще одна проблема: специалист по медицинской реабилитации и, тем более, мультидисциплинарная реабилитационная бригада (в которую, помимо реабилитолога входили бы специалист ЛФК или физический терапевт, эрготерапевт, нутрициолог, логопед, массажист, психолог и другие специалисты) есть далеко не в каждой клинике.
В целом сотрудничество врачей реанимации и реабилитологов сразу в процессе лечения в нашей стране скорее исключение, чем правило.
Екатерина Омельченко: «Реаниматолог приглашает к обсуждению плана лечения пациента реабилитолога и других специалистов. Чаще всего это – сотрудники той же клиники, но еще есть такое понятие как «телемедицина» – если реаниматолог понимает, что ему не хватает каких–то компетенций, можно запросить телемедицинскую конференцию по ребенку со специалистами любой клиники в России, где есть телемедицинское отделение.
Такие отделения есть много где, например, в РДКБ, в Тульском центре детской психоневрологии или в Научно–практическом центре детской психоневрологии в Москве.
Все эти консультации проводятся строго по запросу врача. Врачебный консилиум по ребенку (в него, в зависимости от нужд конкретного пациента, могут входить не только реаниматолог, но онколог, травматолог, гастроэнтеролог, терапевт и другие специалисты) может собраться в кабинете главного врача, заместителя главного врача по медицинской помощи (начмеда), заведующего отделением, у нас в больнице для этого есть специальный зал. Все эти специалисты могут зайти в реанимацию к пациенту до или после консилиума, по отдельности или вместе, могут просто посмотреть анализы и заслушать информацию лечащего врача. Врачебный консилиум чаще всего назначается не в те часы, когда детей в реанимации посещают родители».
«А почему он голодный?»
На третьи сутки Олеся начала задавать врачам «неудобные» вопросы:
«Почему ребенок под седацией и которого невозможно накормить через рот, до сих пор не получает парентерального питания? Какие у него показатели белка крови?»
Почти тут же пускать маму в реанимацию перестали – на двери появилась табличка «карантин по гриппу». Обращение к заведующему реанимационным отделением результатов не принесло. Тогда мама начала в реанимацию звонить. Отвечали Олесе неохотно: «Зачем вы нам названиваете? Состояние ребенка все то же стабильно-тяжелое».
Ромка уже четвертый день был без питания, но днем лечащий врач не успел получить анализ крови, чтобы по показаниям сделать назначение ребенку. Анализы в реанимацию пришли только после трех часов дня, когда лечащий врач уже успел смениться. В итоге питание Роме назначили только на пятые сутки. Последние показатели белка, которые до этого сочувствующий дежурный врач сообщила Олесе, были вдвое ниже нижнего предела нормы – фактически у ребенка началось истощение.
«Медсестры все заняты, плюс, паллиативный ребенок для них бесперспективен»
Когда через две недели мальчика перевели из реанимации в палату, плакала даже лечивший его невролог. На кровати лежал скелетик с двумя кровоточащими болячками на затылке, пролежнями от ИВЛ на щеках и от зонда под носом. Плакать ребенок не мог, но, почувствовав мамины руки, издал стон.
Открывать глаза и шевелить руками он начал только на третьи сутки, после того, как мама начала его усиленно кормить. Но в реанимации про состояние мальчика сказали: «Мамочка, а что вы хотите? Ребенок две недели был под седацией. И судороги, они ведь тоже разрушают мозг».
Когда Олеся пыталась обсудить произошедшее с врачами, ей сказали: «Понимаете, сестры в реанимации очень заняты, они просто не успевают делать все манипуляции. Плюс паллиативный ребенок для них бесперспективен».
«Но для нас-то наш ребенок не бесперспективен! Мы ухаживаем за ним дома, научились сложным манипуляциям, так почему я не могу прийти в реанимацию и так же ухаживать за сыном?
Ведь для нас любая пауза в уходе чуть больше трех дней грозит резким нарушением его общего состояния. Все наши с мужем усилия, все успехи ребенка, все насмарку…
А на то время, когда в реанимации процедуры, я, конечно, могу выйти. Это вопрос решаемый. Но почему его нельзя решить?»
– Полагаю, в законодательстве было бы очень полезно прописать ответственность родителей в процессе лечения детей с хроническими заболеваниями, сделав их полноправными членами команды, которая работает с ребенком, – говорит наш анонимный спикер-реаниматолог, очевидно, замечая в позиции мамы все больше и больше здравой логики.
– Важно только оговорить право контроля со стороны медперсонала безопасности проводимых родителями манипуляций и обязательное обучение родителей, также с проверкой и контролем освоенных навыков.
Замечу, что большинство нормативов нахождения родителей в реанимации регламентируется локальными актами, так как все реанимации разные, как по площади и обустройству, так и по профилю пациентов.
Одно дело пустить, хотя бы по одному, родителей в небольшую реанимацию на 6 коек, где идет лечебно-диагностический процесс, обходы врачей, консультации специалистов, проводятся диагностические процедуры (УЗИ, рентген, эндоскопические исследования).
В тесноте возможно создание нервной обстановки, почвы для конфликтов, очень непросто обеспечить требования санитарно-эпидемического режима.
Другое дело, если речь идет о современных реанимационных боксах на одного пациента, там возможно и более длительное, и совместное пребывание мамочки с ребенком. Особенно, когда идет речь о детях-инвалидах, когда совместное пребывание — это еще и индивидуальный уход за ребенком.
На сегодняшний день, при планировании постройки новых зданий и корпусов с реанимационными отделениями, уже планируются реанимационные палаты с условиями для совместного пребывания.
«Кенгурите детей! Это ваша работа»
– Очень часто врачи оправдывают проблемы с уходом тем, что у сестер реанимации большая нагрузка, – продолжает Олеся. – Но когда после рождения Ромы мы лежали в реанимации недоношенных, там было пятнадцать детей на одну сестру, и все равно никаких проблем с кожей (а она у недоношенных нежнейшая) и разные приспособления для правильной укладки были.
А нас, мам, не то что пускали в реанимацию – нас заставляли ложиться в больницу в специальную палату родителей, и в обед, и вечерами приходить и разговаривать с детьми по два часа.
Врачи так и говорили: «Кенгурите детей! Это ваша работа».
А в Самарской областной больнице первый вопрос заведующего реанимационным отделением, когда я к нему пошла с просьбой о пропуске в реанимацию, был: «А зачем вам туда идти?»
Довод о том, что ребенок чувствует присутствие родителей и должен понимать, что его не бросили, вызвал у заведующего смех: «Что вы мне тут несете? Вы идете туда для своего успокоения, для того, чтобы увидеть, как относятся к ребенку».
В нашей реанимации я сама видела, как медсестры орали на плачущих детей, отходящих от наркоза. Даже со своим несохранным интеллектом в первые двое-трое суток после реанимации Рома вжимался в меня и дико истерил при виде белых халатов.
После того, как Рому выписали из больницы, Олеся платно вызвала на дом знакомого неонатолога-реаниматолога. Доктор выписала препараты для раны на затылке и отметин на лице, лекарства и витамины для общего восстановления.
Так же платно на дом вызывали физиотерапевта проводить массаж и ЛФК – от двух недель неподвижного лежания ноги мальчика вытянулись в струнку, а руки вывернулись и начали застывать. Позже на руки и ноги Роме надели тутора, пришлось ложиться на специальную реабилитацию, и все равно до конца спастику убрать не удалось.
Много лет врачей для реабилитации Ромки родители находили сами. А сейчас им очень нужен массажист, который сотрудничает с самарским благотворительным фондом «Евита». «Когда-то давно я сама была жертвователем этого фонда. А теперь нам очень нужны руки их массажистки Влады. Она просто волшебница», — добавляет Олеся.
Может ли реанимационная медсестра проводить реабилитацию?
– За ребенком, попавшим в реанимацию с исходным тяжелым хроническим заболеванием, медсестрам ухаживать приходится, — уточняет врач-реабилитолог.
— Но средний медперсонал и его «качество» – это одна из самых острых современных наших проблем.
Молодые люди с средне-специальным медицинским образованием легко могут найти гораздо более простую, лучше оплачиваемую и менее напряженную работу, нежели должности реанимационных сестер. К сожалению, без специальных мер по повышению престижа специальности, увеличению зарплат и развитию мотивации эта ситуация в ближайшие годы сама по себе вряд ли изменится.
Екатерина Омельченко:
– Медсестры в реанимации у нас даже не обязаны разговаривать с родителями. Они сходу посылают мам к врачу. Причем не все российские медсестры реанимационных отделений не знакомы с приемами реабилитации, но самодеятельность за пределами назначений врача медсестрам запрещена.
В программу медицинских колледжей по специальности «лечебное дело» у нас входят занятия по медицинской реабилитации, но там под реабилитацией подразумевается физиотерапия и массаж. О приемах позиционирования и вертикализации, необходимых особому ребенку, медсестра может узнать, только если посещает занятия последипломного образования и конференции, семинары и просто интересуется повышением своих компетенций.
Так же сейчас есть специализация «медицинская сестра по реабилитации», эта штатная единица предусмотрена протоколом реабилитационного отделения, однако на практике мало где встречается.
Чем грозит неуход в реанимации за особым ребенком
Екатерина Омельченко:
– У особого ребенка и так в течение жизни немало осложнений – спастика, контрактуры, деформации грудной клетки и позвоночника, вывихи, либо подвывихи тазобедренных суставов и др. Естественно, к такому ребенку требуется особый контроль, в том числе со стороны реабилитолога.
Если у таких детей мы не начнем профилактику мышечной атрофии, дыхательных осложнений, пневмонии и пролежней с момента его попадания в реанимацию, то осложнения развиваются гораздо быстрее, чем у детей обычных, и бороться с ними потом придется долго.
Возможны осложнения и со стороны когнитивной сферы и коммуникации. Ведь особый ребенок привык находиться в небольшом кругу близких людей, как правило, это мама и два-три родственника, которые его понимают. Когда он оказывается в чужой среде, где нет мамы – основного опорного человека, – ребенок испытывает стресс, и это может сказаться на его способности воспринимать окружающее.
Мама привыкла понимать сигналы своего ребенка. Если же его окружают люди, которые эти сигналы не понимают, возникает синдром выученной беспомощности: если ребенка не поняли раз, второй, в третий раз подавать сигналы он уже не пытается, даже если в принципе способен.
В случае с ребенком с особенностями реабилитировать его мы можем не до состояния «здоров», а до того состояния или уровня навыка, который был у него до болезни. Реабилитация в этом случае заключается в двигательном режиме, в правильном позиционировании с целью двигательной, сенсорной стимуляции, а также профилактики контрактур, пролежней, либо дыхательных нарушений.
Поэтому в идеале в реанимацию должен сразу попасть реабилитолог, врач восстановительной медицины, на худой конец, реаниматолог, который понимает в позиционировании, постуральном менеджменте, нутритивной поддержке, упражнениях на поддержание дыхания (в частности, в техниках пассивного дыхания).
Медицинские процедуры, если есть возможность, делаются не в общей реанимации, а в специальной манипуляционной комнате в реанимации. Существуют СанПины, в которых прописано, сколько квадратных метров должно приходиться на одного пациента реанимации.
Например, у нас в Научно–клиническом многопрофильном центре помощи матерям и детям им.З.И.Круглой в каждой палате реанимации лежит два-четыре ребенка. Если к кому–то приходит мама, его кровать отгораживается ширмами, чтобы она не видела других детей.
– Что конкретно мама может сделать с ребенком, если ее пустили в реанимацию?
– Мама может делать какие-то немедицинские манипуляции в том случае, если она их делать умеет. Например, провести базальную стимуляцию, просто поочередно касаясь частей тела ребенка. Если она не в первый раз в реанимации и умеет делать массаж, то может помять ему стопы, положить руку на живот или грудную клетку и подышать пассивным дыханием для профилактики пневмонии.
Она может принести и послушать любимые песни ребенка, а если ребенок маленький, еще и спеть ему или почитать сказку.
Существует много исследований про реакцию мозга пациентов на речь любимого человека. Мама может с ребенком поговорить, тем самым обеспечив выброс дофамина и серотонина, необходимого для более быстрого восстановления ребенка.
Она может подсказать персоналу, что у ребенка подвывих тазобедренного сустава, и поэтому ему следует лежать с чуть присогнутыми коленками (такое положение обеспечивается валиком под ножки, который легко скрутить из полотенца). Мама может подвигать рукой ребенка, в которой нет капельницы.
Разумеется, все эти действия должны быть согласованы с врачами. Возможно, их придется делать под присмотром медсестры. Но, например, если я в разговоре с мамой вижу, что она компетентна, то разрешу ей манипуляции. Возможно, каким-то методам ее можно и нужно будет научить.
К сожалению, есть и такие мамы, которые к собственному ребенку подходить боятся и предпочитают переложить все действия на персонал реанимации. Но в то же время, она может просто присутствовать, уже этим на подсознательном уровне помогать ребенку, снижать уровень его стресса. И учиться, так как после выписки домой ей самой придется делать многие манипуляции, если у ребенка останутся нарушения.
Екатерина Омельченко:
У меня был случай, когда мама читала ребенку сказки по мобильному телефону. И еще один случай, когда ребенок после ДТП лежал в реанимации и слушал сказки, которые папа начитал для него на флешку. Благодаря такой стимуляции и работе врачей, конечно, этот ребенок восстановился».
Иллюстрации Ольги Сутемьевой с использованием фото из личного архива




