— Коронавирус сделал тему дыхания невероятно актуальной. К кому бежать с дыхательными проблемами, кто из врачей все-таки имеет наиболее полное представление о помощи, если речь идет о дыхании?
— Одного специалиста, который бы обладал самыми актуальными знаниями по коронавирусной инфекции, просто нет, информация все время обновляется. И это не зависит от специальности. Мы сейчас в той ситуации, когда сверхумные пульмонологи, реаниматологи, терапевты знают все примерно одинаково. Однозначных знаний о коронавирусе у нас достаточно мало.
Поэтому, если заболевшему человеку нужна помощь, пусть лучше это будет не редкий узкий специалист, а в первую очередь доступный специалист.
Попасть к терапевту проще, чем к пульмонологу. Дальше все упирается в то, насколько доктор читает современную информацию.
— То есть самое важное — найти того, кто следит за последними новостями по коронавирусу? Как это делать – через знакомых?
— Когда мы начинаем искать врача через знакомых, получается, что есть популярные врачи, которые пользуются доверием, и такие врачи оказываются перегружены из-за потока пациентов. Если кто-то из моих пациентов будет читать это интервью, я прошу прощения, что не отвечаю на сообщения. Я перестал это делать, потому что по всем возможным каналам, по всем мессенджерам и почтам идет постоянный поток запросов, и физически невозможно на все реагировать.
Ни один врач не вытянет тридцать полноценных телефонных консультаций – это же целый рабочий день. А у человека есть еще и основная работа. Поэтому в идеале компетентными должны быть терапевты, которые достаточно широко представлены в нашей системе здравоохранения.
Врач-пульмонолог, кандидат медицинских наук, доцент кафедры пульмонологии ФДПО РНИМУ им. Н.И. Пирогова, соучредитель и член Совета фонда помощи людям с БАС «Живи сейчас»
В реальности терапевты не всегда готовы следить за последними медицинскими новостями, и нельзя сказать однозначно, что это их вина. Они сильно перегружены, и самое главное, что они давно уже работают в очень бюрократизированной системе, где мало внимания уделяется возможности клинического мышления и нет времени на самостоятельное обновление знаний.
В лучшем случае они читают методические указания Минздрава, а этого далеко не всегда достаточно.
— Запросы, которые поступают вам, – это всё ковид?
— 50 процентов – это коронавирус. Самое печальное, что, с одной стороны, советы однотипные, и их можно просто где-то опубликовать. С другой стороны, все равно разговор по телефону не заменяет очных наблюдений у специалистов.
«Купить домой пульсоксиметр и ИВЛ – не выход»

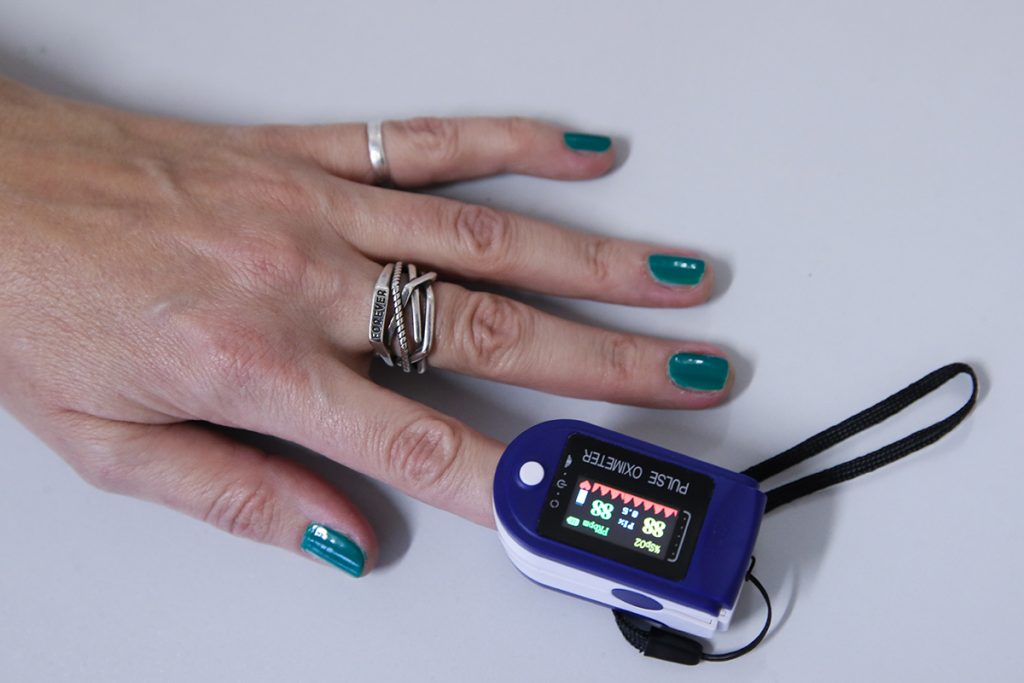
— Сейчас в связи с риском коронавируса многие купили себе домой пульсоксиметры. Они действительно должны быть в каждой аптечке?
— То, что люди массово закупают домой пульсоксиметры, говорит о том, что наша система здравоохранения пробуксовывает. Люди просто теряют надежду на специалистов и хотят заменить качественную медицинскую помощь своими силами.
Я не сторонник всеобщей пульсоксиметрии.
При отсутствии возможности контакта с медицинским специалистом при ковиде приобрести пульсоксиметр можно – все-таки он даст какую-то дополнительную информацию. Но важно понимать, что пульсоксиметр далеко не всегда может предугадать серьезные проблемы, связанные с коронавирусной инфекцией.
Далеко не всегда изменение сатурации (уровня кислорода в крови), которое показывает пульсоксиметр, оказывается первым симптомом. Зато серьезные проблемы будут очевидны и без пульсоксиметра. Есть определенный набор симптомов, на которые нужно обращать внимание – если они есть, высока вероятность, что человеку требуется госпитализация.
— Например, какие это симптомы?
— Сохраняющаяся больше одной недели температура 38-39 и даже 40, которая не уходит от приема жаропонижающих средств.
Одышка, то есть ощущение нехватки воздуха, в том числе одышка в состоянии покоя.
Сильная слабость, которая не дает человеку встать с кровати.
Пожалуй, такой набор симптомов, особенно на второй неделе болезни, говорит о тревожной ситуации – как правило, у такого пациента уже снижается сатурация, а на КТ большой объем поражения легких, и как правило такой пациент нуждается в госпитализации.
— Разве не бывает такого, что подобных симптомов нет, а сатурация при этом ниже нормы?
— Такое бывает, но дело в том, что сниженная сатурация далеко не всегда связана с коронавирусом.
Половина моих пациентов – это люди с обострением психосоматических проблем. Есть такое понятие «гипервентиляционный синдром». Это значит, что из-за тревоги человек дышит слишком часто, и из-за этого он искусственно занижает уровень углекислого газа. Организм через какое-то время, увидев это, пытается нормализовать уровень углекислого газа единственным доступным способом – это снижением частоты и глубины дыхания. Соответственно, в этот момент у человека может снижаться сатурация до значений 95-93%.
Во-вторых, сатурация 93% в принципе может быть вариантом нормы у пожилых пациентов старше 70 лет. Необязательно у всех сатурация должна быть выше 95.
И, в-третьих, есть масса сопутствующих заболеваний, которые накапливаются с возрастом, и они тоже могут давать сниженную сатурацию – например, хроническая обструктивная болезнь легких (ХОБЛ) или тяжелое ожирение, сердечная недостаточность, астма. Даже при легком течение коронавирусной инфекции хронические заболевания могут давать сниженную сатурацию просто на фоне повышения температуры.
— Выходит, пульсоксиметр только больше повысит тревожность?
— Скорее всего так. Да, какой-то процент людей увидит с его помощью, что у них снижается сатурация, и будут чаще обращаться к врачам, но на самом деле для пациентов самое главное – это симптомы: затрудненное дыхание, повышенная температура, одышка. Это всегда указывает на более тяжелое течение коронавируса.
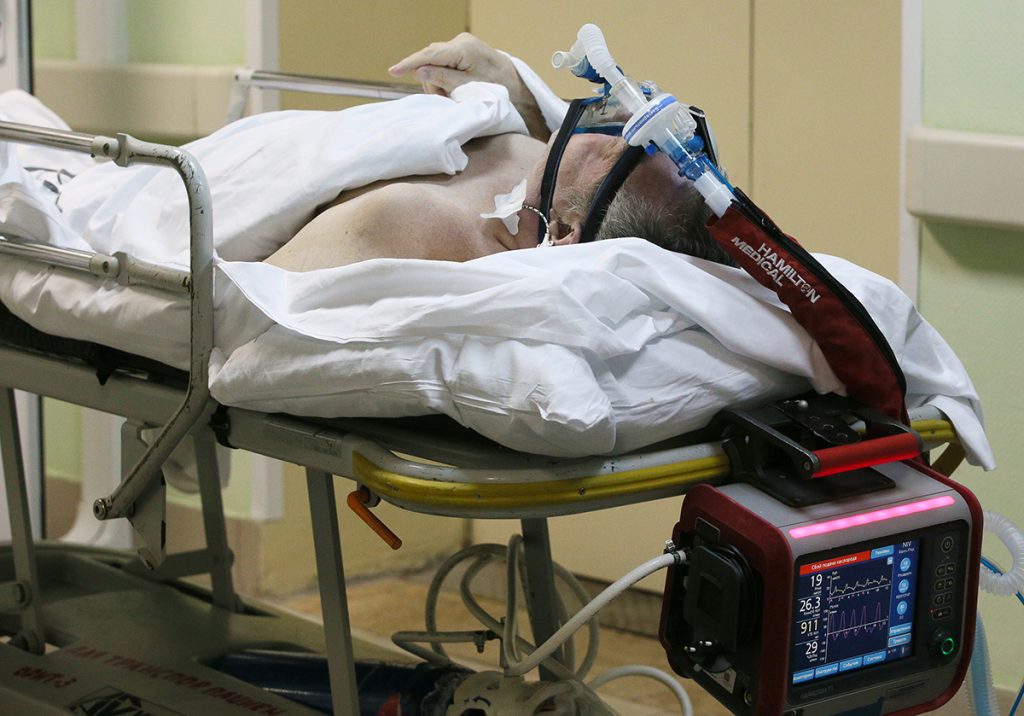
— Некоторые состоятельные люди еще в первую волну коронавируса приобрели домой аппараты ИВЛ – это имеет смысл?
Я категорически против. Я даже против покупки кислородных концентраторов для лечения в домашних условиях острой дыхательной недостаточности. Если пациенту требуется в связи с коронавирусом кислородотерапия, то ему не место дома, лечиться дома – это ошибка. А если пациенту такая терапия не требуется, то и кислородный концентратор не нужен.
Его можно приобрести для тех, кто уже выздровел после тяжелого течения болезни, оказался дома с осложнениями и пока нуждается в кислородотерапии – тогда использование его в домашних условиях оправданно. Также кислородный концентратор можно использовать у пациентов с сопутствующими заболеваниями, которые требуют кислородотерапии. Но идея купить кислородный концентратор и лечиться дома абсолютно пагубная, потому что либо это будут потраченные впустую деньги, либо мы просто погубим человека, потому что не госпитализируем вовремя.
— То есть в ситуации острой дыхательной недостаточности рядом должен быть специалист, который будет контролировать процесс?
— Не просто специалист, а нужно совершенно другое качество оказания медицинской помощи. Даже если купить врача или медсестру, это будет не то. Если только можно за свои деньги построить небольшую больницу и нанять штат специалистов, тогда это приемлемый вариант. Но потратить огромные деньги просто чтобы купить домой дорогое дыхательное оборудование – это не выход.
— Но ведь есть понятие длительной домашней вентиляции – почему все-таки она неприемлема в случае с коронавирусом?
— Есть совершенно разные заболевания, требующие разного качества медицинской помощи. Острая дыхательная недостаточность – это всегда жизнеугрожающее состояние, даже при обострении астмы или ХОБЛ. И есть хроническая дыхательная недостаточность, когда в данный момент угрозы жизни нет, но в целом прогноз неблагоприятный.
Вентиляционная поддержка и длительная кислородотерапия на дому лучше работают в хронической ситуации.
А в острой ситуации как правило лучше работает стационарная помощь, потому что в любой момент может возникнуть ситуация, когда потребуется будет слаженная работа медицинской команды.
Кроме того, есть разные причины дыхательной недостаточности. Есть вентиляционный характер дыхательной недостаточности – такой больной лучше отвечает на вентиляцию, как видно из названия, то есть мы более-менее определенно можем сказать, что пациенту станет легче, когда его подключат к аппарату вентиляции легких. А есть гипоксимический характер дыхательной недостаточности – например, при коронавирусной инфекции. Он намного хуже отвечает на вентиляцию, и на кислород тоже не всегда реагирует нормализацией уровня кислорода в крови.
В России недостаточно используется щадящая неинвазивная вентиляция легких, про нее мало знают врачи

— У многих есть ощущение, что, если человек оказался на ИВЛ, то это начало конца и надо готовиться к худшему. Так ли это?
— В современной медицине предполагается, что, если пациент попадает на ИВЛ, то мы испробовали все менее инвазивные методы и они не сработали. Это научный факт: человек, попадающий на ИВЛ, – это пациент высокого риска летального исхода.
У него как правило через несколько дней начинается вентиляционная пневмония, самая тяжелая из возможных пневмоний.
Качество жизни пациента, который выживает после ИВЛ, значительно снижается. Снижается его легочная функция. Поэтому да, ИВЛ серьезно травмирует легкие, но связано это с тем, что пациент изначально тяжелый. И к группе высокого риска он относится не потому, что он на ИВЛ, а потому что он в принципе тяжелый.
Другое дело, что в России многие пациенты попадают на ИВЛ минуя стадию неинвазивной вентиляции. Иными словами, пациенту вставляют в трахею трубку аппарата ИВЛ вместо того, чтобы дать человеку дышать через маску аппарата неинвазивной вентиляции – НИВЛ.
То есть фактически такие пациенты не такие тяжелые, но из-за того, что в России неинвазивная вентиляция пока развита слабо, они оказываются на ИВЛ.
— И все же более щадящей и не менее эффективной в такой ситуации была бы неинвазивная вентиляция?
Да, но проблема в том, что неинвазивная вентиляция легких в силу дефицита пульмонологической помощи крайне мало применяется в России и в острой, и в хронической ситуации. Врачи по чуть-чуть что-то знают, но в комплексе никто эту проблему не видит.
У нас почти нет экспертов, которые бы охватывали и острую, и хроническую дыхательную недостаточность по разным заболеваниям.
Поэтому мы в фонде «Живи сейчас» организовали при поддержке Фонда президентских грантов практическую школу по обучению врачей всем аспектам вентиляции легких, в том числе очень подробно разбираем неинвазивную вентиляцию.
Мы специально не стали указывать специальность врачей, для которых сделан этот курс, так что в первом, декабрьском наборе школы были врачи разных специальностей: реаниматологи, пульмонологи, терапевты, педиатры, неврологи, врачи паллиативной помощи.
На Западе историю болезни пишет специальное бюро, а врач надиктовывает
— Такая школа позволит со временем повысить качество медицинской помощи при дыхательных проблемах в России?
— Конечно, это не системное решение. Да, в этом году мы проведем еще как минимум три набора в Респираторную школу и обучим несколько десятков врачей, но менять надо систему медицинского образования.
По сути сейчас вместо того, чтобы учить человека искусству работы с другим человеком, с пациентом, будущих врачей учат на симуляторе, делают из них что-то вроде роботов.
Знаете, как проходит аттестация работы по симуляционным навыкам? Доходит до смешного: человек, как робот, должен вызубрить свою речь, сделать правильные движения руками, в правильное ведро выбросить перчатки. Все это конечно важно, но подменяет собой искусство врачевания. Мы теряем суть, и в результате, к сожалению, уровень специалистов не соответствует специалисту XXI века из Японии, Германии, даже Китая или Индии.
Мы помешались на отчетах, баллах, рейтингах вместо того, чтобы нормально делать науку, заниматься преподаванием, врачеванием. Я уж не говорю про объем медицинской документации, который растет с какой-то гиперболической скоростью.
На Западе историю болезни пишет специальное бюро, а врач надиктовывает информацию на диктофон, потому что у него нет времени писать это, ему надо работать с пациентами.
У нас же врач – это писарь, потому что не дай Бог, придет проверка, Прокуратура, Росздравнадзор, Роспотребнадзор, Госнаркоконтроль, Следственный комитет и так далее до бесконечности.
Как это ни парадоксально, нам нужно откатываться назад: уменьшать количество норм, приказов, регулирующих органов, снижать штат проверяющих органов. Дебюрократизировать работу врача, преподавателя, ученого. Уходить от палочной системы: «сдать десять статей, написать тридцать тезисов, сдать пять экзаменов».
Мы забываем о том, что работа врача – это творчество. Нормальный современный врач – это врач-ученый и врач-преподаватель. В Америке вся система врачебной практики построена на тьюторстве: резидент второго года – это тьютор резидента первого года, резидент третьего года – тьютор резидента второго года, то есть врач не только работает с пациентами, но и учит младших коллег.
Первое, о чем нас спрашивают при знакомстве немецкие коллеги: «Какое научное исследование ты ведешь сейчас?» И речь идет не об академической тусовке, а о практикующих врачах. Для них это норма: практикующий врач всегда ведет научную работу.
А я не могу сочетать науку, преподавание и работу. Раньше я больше преподавал, но не успевал работать с пациентами. До этого я занимался только наукой и не мог ни работать, ни преподавать. Сейчас я только работаю. Это как волк, коза и капуста, только в лодке есть место только для одного.



