– Сделайте что-нибудь, умоляю вас, доктор!
Слезы на глазах мужа. И закрытые глаза женщины – бледной, как полотно, уже впадающей в забытье. Московский акушер Андрей Вольф не впервые видит эту трагедию: женщина – молодая, здоровая, полная сил, только что произведшая на свет дитя, – умирает от кровотечения.
Ее лицо едва различимо на белой подушке. Свет с трудом пробивается через приспущенные шторы в доме Рагинского на Грязной улице Петербурга. Женщина умирает, и вслед за ней, скорее всего, умрет и ребенок. Кровь покидает ее тело вместе с жизнью, и нет средств повернуть процесс вспять. Почти нет. За исключением крохотного, почти ничтожного шанса.
Врач принимает решение. Он попытается ввести умирающей женщине кровь ее мужа, чтобы наполнить тело волшебными силами жизни. Это не первая попытка, и предыдущие ни к чему не привели. Наставник предупреждал, что по какой-то загадочной причине вливаемая кровь может пойти не на пользу, и пациенту станет лишь хуже. Но иногда все же случается чудо, и чужая кровь замещает потерянную. В России это пока никому не удавалось, но сейчас тот случай, когда хуже уже быть не может, женщина обречена, а значит – он не навредит ей этой рискованной попыткой.
Муж встает у постели – он должен стоять, чтобы кровь под силой гравитации стекала и вливалась в вену умирающей. Кровь течет по трубке. Врач с тревогой и надеждой вглядывается в лицо пациентки. Ей прямо сейчас может стать хуже, и тогда последняя надежда исчезнет, а за ней и две жизни.
Но чудо случается. Постепенно безжизненное лицо теплеет, голубизна губ исчезает, они розовеют… Получилось! Получилось! Роженица спасена!
20 апреля 1832 года в Петербурге городской акушер Андрей Мартынович Вольф провел первое в истории российской медицины успешное переливание крови. Больше века спустя этот день станет Днем донора крови в России.
Первые опыты
Фото: Wikimedia
Тысячелетиями люди умирали от кровопотери. Некоторые – довольно редкие – заболевания вроде гемофилии, но чаще всего – роды и ранения, несущие обильные кровотечения, вели к смерти. Издревле было понятно, что кровь – само вещество жизни, что, покидая тело, она уносит жизнь безвозвратно. Но чтобы остановить это, потребовались долгие века накопления знаний и развития науки.
Первые серьезные эксперименты начались еще в XVII веке. Английскому лекарю Ричарду Лоуэру удалось успешно перелить кровь от одной собаки к другой, соединив их сосуды трубочкой из гусиного пера. Это потрясло ученый мир, казалось – вот оно, решение найдено! Но когда другой врач, Жан-Батист Дени, попытался повторить успех, перелив кровь ягненка человеку, все закончилось очень плохо. Еще несколько смертельных случаев привели к тому, что попытки переливания крови надолго были запрещены.
Однако потребность в переливаниях не исчезла, а осведомленность ученых о работе живых организмов росла. И в начале XIX века за дело взялся другой британский врач – акушер Джеймс Бланделл. Одной из главных проблем, с которой он столкнулся в своих опытах на животных, было то, что кровь быстро сворачивалась. Он изобрел два аппарата – один с маленьким ручным насосом, а второй для переливания под силой гравитации.
И в 1818 году состоялось первое успешное переливание крови от человека к человеку – Бланделлу удалось спасти роженицу с помощью крови ее мужа.
Он повторял этот опыт снова и снова, но чудо происходило лишь изредка, в остальных случаях становилось лишь хуже: организм пациента по неизвестным причинам словно не принимал чужую кровь. Тем не менее Бланделл зафиксировал несколько важных условий, необходимых для успешного переливания: во-первых, донор и реципиент должны принадлежать одному биологическому виду, и кровь животных человеку точно не годится; во-вторых, пользу может принести как венозная, так и артериальная кровь; в-третьих, сильно большой воздушный пузырь, попавший в кровеносную систему, способен убить хоть собаку, хоть человека. Он тщательно описал признаки того, что организм больного не принимает донорскую кровь, и четко определил время, за которое надо успеть сделать переливание, пока кровь не начнет сворачиваться.
Несмотря на то, что результаты переливания были непредсказуемы, врачи из разных стран съезжались к Бланделлу, чтобы научиться этой манипуляции. Среди тех, кто проходил у него стажировку, был и русский врач немецкого происхождения Андрей Вольф. Из Англии он привез и аппарат под названием «Гравитатор», помогавший переливать кровь от здорового человека больному.
За свою жизнь Вольф провел еще несколько переливаний, и часть из них закончилась смертью пациентов. Тем не менее опыт этого поколения врачей показал, что переливать кровь от человека человеку в принципе возможно, надо только понять, как обезопасить эту процедуру.
На это потребовались десятилетия.
Важнейшие открытия
В 1900 году австрийский ученый Карл Ландштайнер обнаружил, что кровь у разных людей вовсе не одинаковая. И при смешивании крови от разных людей ее эритроциты иногда склеиваются. Этот процесс он назвал агглютинацией, а вещества в крови, виновные в этом процессе, – агглютеногенами.
После серии опытов с собственной кровью и кровью знакомых и коллег, Ландштайнер обнаружил, что людей по особенностям их крови можно разделить на три группы. Одну из групп он обозначил литерой А. Кровь из этой группы никогда не агглютинирует с кровью другого человека из той же группы, но зато агглютинирует с кровью человека из группы В. А кровь группы 0 приводит в негодность кровь из первых двух групп.
Получалось, что именно введение человеку крови «неправильной» группы приводит к трагедиям почти гарантированно, в то время как кровь «своей» группы резко повышает шансы на успех.
Это открытие настолько изменило мир науки и медицины, что за него в 1930 году Ландштайнер получил Нобелевскую премию.
К слову, за эти десятилетия существенно расширился и медицинский инструментарий. В частности, был изобретен медицинский шприц и освоены инъекции, появились и представления о дезинфекции, что также благотворно сказалось на развитии гемонтрансфузиологии.
Но, минуточку, как же так? Ведь сегодня и школьнику известно, что групп крови четыре, а не три!
Все верно. Четвертую группу обнаружили не сразу. В 1902 году ее открыли было ученики Ландштайнера Адриано Штурли и Альфред фон Декастелло. Но она показалась им такой редкой, что они приняли ее за какое-то недоразумение. И официально доказать существование полноправной четвертой группы удалось лишь в 1907 году – чешскому врачу Яну Янскому. Он же предложил обозначать группы не буквами, а латинскими цифрами: I (бывшая 0), II (А), III (В), IV (АВ). В 1937 году это обозначение было принято на съезде Международного общества переливания крови в Париже, и мы пользуемся им по сей день.
Лаборатория войн
Гемотрансфузиология только-только вставала на ноги, когда началась Первая мировая война – самая кровопролитная из всех, какие помнились людям. Донорская кровь требовалась в огромных количествах, и требовалась она прямо на линии фронта, в прифронтовых и передвижных госпиталях. А это значит, что переливания от пациента к пациенту уже не работали, нужны были запасы крови, возможность ее транспортировки. Но как запасти вещество, которое свертывается в течение нескольких минут?
Как раз в 1914 году бразильский врач Луис Аготе обнаружил интересные свойства цитрата натрия. Оказалось, что это соединение – нетоксичный антикоагулянт, который связывает кальций в крови и тем самым не дает ей свернуться. А год спустя американский врач Ричард Левинсон научился с помощью этого антиоксиданта обрабатывать донорскую кровь.
Кстати, по некоторым данным, российские врачи В.А. Юревич и Н.К. Розенгард придумали использовать цитрат натрия как антикоагулянт еще в 1910 году. Но как бы там ни было, массовое применение метода началось только в 1920-х годах.
В 1916 году Ф.П. Роус и Д.Р. Турнер обогатили метод Левинсона и добавили к цитрату натрия глюкозу. Теперь этот раствор не только не давал крови свернуться, но и питал эритроциты, что оставляло кровь «живой» на протяжении нескольких дней.
Мир все серьезней развивал гемотрансфузиологию. Старался не отставать и молодой Советский Союз. В 1926 году в стране открылся первый в мире Институт переливания крови. В 1930-х годах в СССР начали применять глюкозно-цитратный консервант ЦИПК №1 (лимоннокислый натрий, сернокислый магний, хлористый натрий, хлористый калий, дистиллированная вода). С этим раствором кровь сохранялась без разрушения эритроцитов уже две недели. Тогда же ученые мира научились разделять кровь на компоненты – эритроциты, тромбоциты, плазму, – и изготавливать препараты крови для лечения конкретных заболеваний.
В 1940 году Ландштайнер совместно с Винером совершил второе важнейшее открытие: обнаружил, что кровь может иметь резус-фактор. С учетом новых данных появилась возможность еще тщательнее подбирать подходящего донора и снижать риски при переливании.
Вторая мировая по числу ранений и человеческих жертв превзошла Первую, и донорство приняло неслыханные ранее масштабы. В СССР добровольными донорами стали уже 5,5 миллиона человек, благодаря им было проведено 7 миллионов переливаний. В 1944 году для тех, кто больше и чаще всех сдавал кровь, был учрежден знак «Почетный донор СССР».
В эти же годы спешно дорабатывались новые методики, позволяющие сохранять и транспортировать кровь. Так появился новый способ стерилизации крови с добавлением антибактериальных препаратов. Уже в 1944 году эта практика стала в СССР повсеместной и обязательной, и срок хранения крови вырос до 30 суток.
Новые горизонты в гемотрансфузиологии открылись с началом замораживания крови и ее препаратов. Первую трансфузию размороженных клеток крови провели в 1951 году. А в начале 1970-х годов началась разработка метода медленного программируемого замораживания до минус 196 градусов Цельсия в жидком азоте. Это позволило прийти к хранению препаратов крови до 10 лет. И не только крови: замороженные таким образом биологические материалы дали толчок к развитию экстракорпорального оплодотворения, например.
Еще один важнейший шаг к безопасному переливанию был сделан в 1980-х – 1990-х годах, когда доноров начали тестировать на инфекции. В первую очередь – на ВИЧ и гепатиты.
Донорство сегодня
Сегодня переливания крови спасают людей не только при травмах, операциях и родовых кровотечениях. Препараты крови – тромбоцитов и эритроцитов – спасают людей при лечении лейкемии и лимфомы, плазма – при нарушении свертываемости крови, при талассемии и серповидно-клеточной анемии регулярные переливания поддерживают жизнь пациентов.
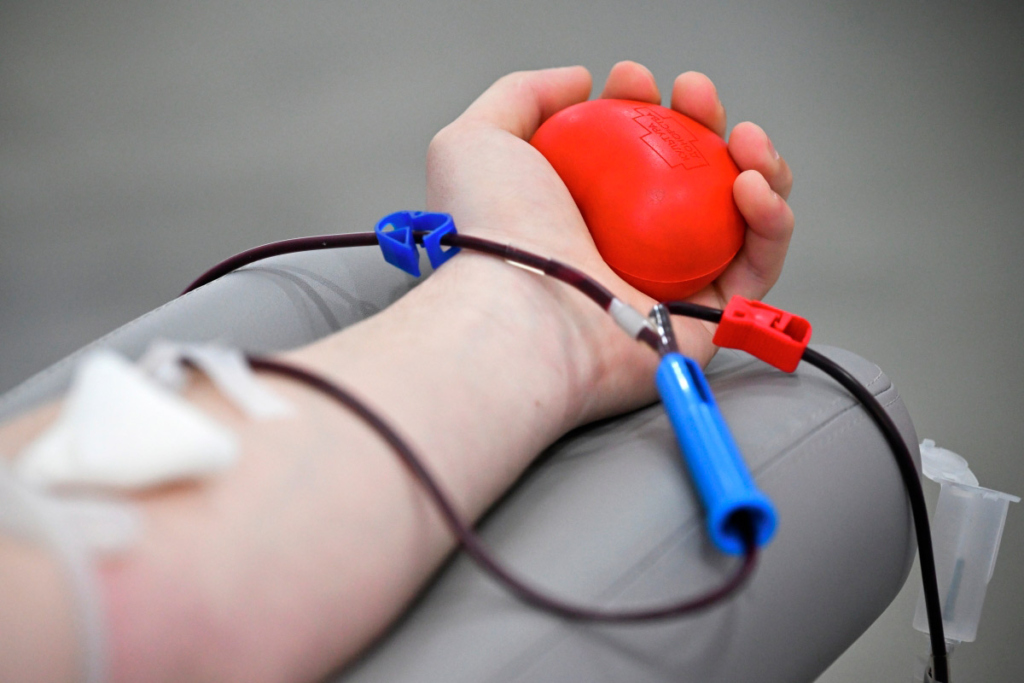
Только в России ежегодно проводятся 11 тысяч переливаний. Стать донором может любой здоровый человек от 18 до 60 лет. Это практически не больно и совершенно безопасно: объемы забираемой крови жестко регламентируются, и такую потерю организм быстро восстанавливает. Более того: это полезно, поскольку способствует обновлению крови.
В России объем заготавливаемой донорской крови исчисляется сегодня миллионами литров в год. В 2025 году на тысячу россиян приходилось по 10 доноров, 80 процентов доноров сдают кровь более одного раза в год. Есть и настоящие рекордсмены. Например, лучший донор 2023 года – Сергей Семкин из Орловской области – сдал кровь 212 раз.
Но абсолютным «чемпионом мира» по донорству крови всех времен и народов, или «Человеком с золотой рукой» считался австралиец Джеймс Харрисон. Он скончался 17 февраля 2025 года, прожив почти 90 лет и 1173 раза за это время сдав плазму крови. Он сам в детстве перенес серьезную операцию, и ему потребовалось 13 литров донорской крови, так что он начал сдавать кровь с 18 лет. Но главная причина такой докторской активности Харрисона в том, что его кровь, как выяснилось, содержала чрезвычайно сильные и устойчивые антитела к антигену D резус-фактора. В переводе на язык простых смертных – это уникальная особенность крови, благодаря чему на ее основе была создана вакцина Rho (D) иммуноглобулина. Эта вакцина спасает младенцев, у которых резус-фактор крови отличается от резус-фактора крови их мам. Кровь Харрисона помогла спасти жизни более чем двум миллионам новорожденных, включая его собственного внука.
В развитых странах, и в том числе в России, донорство крови поддерживается на государственном уровне, например многочисленными льготами. Так, каждый донор имеет право на бесплатное питание или денежную компенсацию в день сдачи (это 700-800 рублей в регионах и 1638 рублей в Москве), освобождение от работы в день сдачи крови и выделение одного дополнительного дня отдыха с сохранением среднего заработка. Те, кто сдает кровь или ее компоненты два и более раза в год, получают право первоочередной покупки льготных санаторных путевок.
Особые льготы существуют для почетных доноров. Это ежегодная выплата (в 2026 году – около 19 500 рублей), право на отпуск в удобное время, внеочередная помощь в государственных клиниках. Есть собственные программы и на региональном уровне. Например, в Москве это бесплатный проезд, бесплатное протезирование зубов, 50%-ная скидка на коммунальные услуги и лекарства.
Стать донором крови совсем несложно. Обратитесь на станцию переливания крови, пройдите обследование – и помогите спасать жизни людей.