Глава Роспотребнадзора Анна Попова сообщила, что корь распространилась уже по 44 регионам страны. В Москве болеют студенты: Московский РГУ нефти и газа им. Губкина, например, ушел на карантин из-за вспышки кори в университете.
В своих комментариях изданию «Фонтанка» Анна Попова и вирусолог, доктор медицинских наук Анатолий Альштейн винят во вспышке антипрививочников: те, кто отказывается вакцинироваться, заболевают первыми, а затем распространяют коревую инфекцию, которая на сегодняшний день превосходит по заразности все известные науке патогены. Источник же кори эксперты видят в мигрантах, прибывающих в Россию из менее благополучных в санитарном отношении стран.
Будет ли эпидемия кори?
Это очень маловероятное течение событий, так как большинство жителей России все же имеют к ней иммунитет, вакцинный или естественный. Тот же масштаб распространения инфекции, который мы видим сегодня, называется вспышкой, либо мы можем говорить о нескольких вспышках в разных регионах.
Вспышкой называют внезапный рост заболеваемости в определенном месте. Эпидемия – это крупная вспышка. Многие медицинские ведомства рассчитывают собственные эпидемические пороги для обычных заболеваний, исходя из среднестатистического уровня этого заболевания в течение многих лет. Пандемия означает глобальную эпидемию.
Надо сказать, что корь настигает не только нас: вспышки происходят и в других странах. В американском штате Огайо, например, в феврале медики и санитарные службы успешно справились со вспышкой кори. Заболели 85 детей, никто не умер, однако 36 из них пришлось госпитализировать.
Что такое корь?
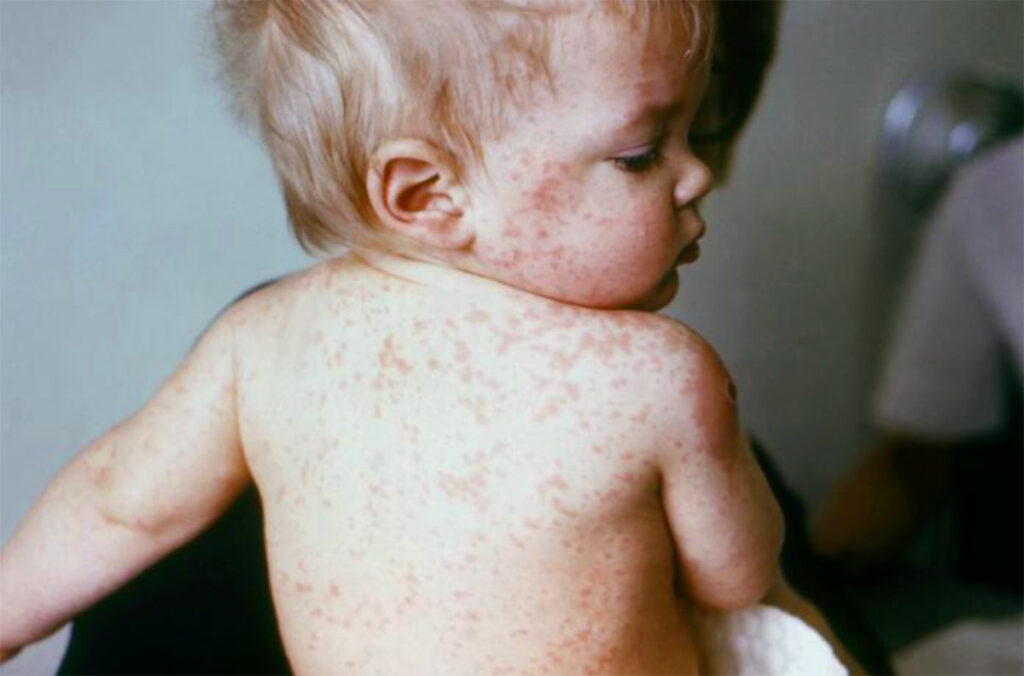
Корь – это острое инфекционное вирусное заболевание. Вирус легко передается воздушно-капельным путем, а потому заразиться от ее носителя очень легко. Этим и объясняется тот факт, что появление хотя бы одного заболевшего (например, вернувшегося домой из эндемичного региона) почти всегда вызывает вспышку кори с несколькими десятками пострадавших.
Инкубационный период длится в среднем от 8 до 17 дней, причем к концу его больной становится заразным для окружающих.
Болезнь протекает очень неприятно. Начало острое: резкий подъем температуры до 38-40,5 градусов Цельсия, появляется сухой кашель, насморк, светобоязнь, садится голос, болит голова, развивается отек век и покраснение конъюнктивы, красные пятна на твердом и мягком нёбе. На второй день болезни на внутренней поверхности щек появляются характерные для кори мелкие белые пятна.
Сыпь появляется на 4-й – 5-й день болезни сначала на лице, шее, за ушами, на следующий день на туловище, на 3-й день – на разгибательных поверхностях рук и ног, включая пальцы. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию.
Заболевание сопровождается общей интоксикацией, могут развиться диарея и рвота.
С 4-го дня высыпания температура нормализуется, сыпь темнеет, буреет, шелушится. Пигментация сохраняется на протяжении от одной до полутора недель.
Чаще всего корь проходит бесследно, оставляя пожизненный иммунитет, но встречаются случаи осложнений. Это: ларингит, круп (стеноз гортани), трахеобронхит, отит, первичная коревая пневмония, вторичная бактериальная пневмония, коревой энцефалит, гепатит, лимфаденит.
Самое страшное осложнение – это коревой энцефалит, воспаление головного мозга, которое может повлечь за собой инвалидность, а в 25% случаях даже смерть.
Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 30 лет. Тяжелое течение кори более вероятно среди плохо питающихся детей младшего возраста, особенно тех, кто испытывает недостаток витамина А или чья иммунная система ослаблена ВИЧ/СПИДом или другими болезнями.
По данным ВОЗ, у ослабленных детей при отсутствии надлежащей медицинской помощи корь в некоторых случаях заканчивается смертельным исходом. Подавляющее большинство (более 95%) случаев смерти от кори происходит в странах с низким доходом на душу населения и слабыми инфраструктурами здравоохранения.
Есть ли эффективные протоколы лечения?
Специальной терапии, направленной против вируса кори, не существует.
Тяжелых осложнений кори можно избежать при поддерживающем лечении, которое обеспечивает хорошее питание и предотвращение обезвоживания. ВОЗ рекомендует использовать регидратационные растворы, возмещающие жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте.
Для лечения сопутствующих глазных и ушных инфекций и пневмонии назначаются антибиотики.
Все дети, которым поставлен диагноз корь, должны получить две дозы добавки витамина А с интервалом в 24 часа. Это позволяет восстановить низкие уровни содержания этого витамина, характерные во время кори даже для нормально питающихся детей, и может помочь предотвратить поражения глаз и слепоту.
По данным ВОЗ, добавки витамина А способствуют уменьшению числа случаев смерти от кори на 50%.
Работает ли коллективный иммунитет?
Всемирная организация здравоохранения ставит своей целью постепенное полное избавление от кори путем создания коллективного иммунитета. Считается, что коллективный иммунитет достигается, если в популяции (группе людей, населяющих определенную местность) иммунизировано более 93% ее членов, но если доля привитых снизится, вспышки кори могут случиться снова.
К сожалению, существует ряд задокументированных и отраженных в медицинской литературе случаев, когда вспышки возникали в полностью иммунизированных сообществах.
Например, в 2011 году в Квебеке была зарегистрирована вспышка кори при уровне иммунизации 95–97%.
Эпидемиологами был задокументирован 21 случай импорта коревой инфекции из-за границы штата и 725 случаев заболевания, преимущественно в возрастной группе 12–17 лет. Примерно половина заболевших подростков получила две дозы вакцины. При этом эпидемиологи отмечают, что привитые перенесли заболевание легче, чем непривитые.
А вот и вовсе поразительный факт. В Китае, в провинции Чжэцзян уровень иммунизации достигает 99%, и тем не менее вспышки кори происходят там регулярно. Разумеется, не последним фактором, объясняющим этот феномен, является высокая плотность населения, и все равно это говорит нам о том, что избавиться от кори полностью вряд ли удастся, даже если представить себе фантастический поворот событий, когда от нее привьются 100% жителей той или иной местности, городской агломерации, страны.
Значит ли это, что прививка от кори бесполезна? Нет, такой вывод сделать было бы неправильно.
Индивидуальная защита
Задача каждого пациента – обезопасить в первую очередь себя, а не остальное население местности, где он живет, при всем уважении к населению. Задача родителя – снизить риски для своего ребенка.
По оценкам независимых экспертов, эффективность уже первой прививочной дозы составляет порядка 95%, т. е. это одна из самых эффективных вакцин в мире.
Кроме того, по данным датского ученого Питера Ааби, вакцина от кори способствует неспецифическому иммунитету, т. е. «подстегивает» его способность бороться и с иными патогенами.
У вакцин имеются противопоказания:
– первичный и вторичный иммунодефициты;
– злокачественные болезни крови и новообразования;
– острые заболевания и обострение хронических заболеваний;
– заболевания сердца в стадии декомпенсации;
– тяжелые нарушения функции почек;
– беременность;
– аллергические или иные ярко выраженные реакции на предшествующее введение вакцины;
– повышенная чувствительность к куриным яйцам, в случае с приориксом – к неомицину либо к любому компоненту вакцины, список которых указан во вкладыше к препарату;
– введение иммуноглобулинов в течение шести недель до вакцинации.
В качестве меры предосторожности некоторые специалисты рекомендуют перед вакцинацией ребенка в возрасте 12 месяцев обязательно посетить невролога и убедиться, что у маленького пациента нет неврологических проблем, которые могли бы стать противопоказанием к прививке от кори.
Беременность является противопоказанием для введения всех трех вакцин, но осторожность следует проявить также женщинам, планирующим беременность в ближайшие месяцы. В этом случае следует обсудить ситуацию с врачом и принять сбалансированное решение.
Прививка должна ставиться в кабинете, оборудованном для оказания первой помощи при анафилактическом шоке.
А осложнения?
Серьезные осложнения от трехвалентной вакцины встречаются редко, но они имеются.
Это фебрильные судороги и тромбоцитопеническая пурпура, как свидетельствует метаанализ Кокрановской независимой группы экспертов.
Кокрановские специалисты отмечают, что качество исследований безопасности оставляет, к сожалению, желать лучшего. Большая их часть выполняется компаниями-производителями, которые в первую очередь озабочены доказательствами эффективности, и в части безопасности их методика далеко не всегда безупречна.
Американский институт медицины установил, что возможными, хотя и редкими осложнениями от вакцины являются энцефалит и анафилактический шок.
Поскольку одновалентные вакцины от кори в настоящее время используются очень мало, свежие данные об их безопасности от авторитетных независимых экспертов отсутствуют.
Нужно ли прививаться взрослым?
Если вы переболели корью в детстве, то с высокой вероятностью ваш иммунитет сохранится пожизненно.
Сколько длится иммунитет от прививки, пока что не очень ясно, но в любом случае, он имеет свой предел. Чтобы узнать, защищены ли вы, сдайте кровь на анализ иммуноглобулина G к вирусу кори. Это можно сделать в любой лаборатории.
Имейте в виду, что ревакцинироваться не рекомендуется после 55 лет, а также обратите внимание на список противопоказаний, данный выше.
Интересно, что, по некоторым сведениям, у людей после 55 уровень антител к кори вполне достаточен для защиты. Есть предположение, что в детстве, когда не было всеобщей иммунизации от этой инфекции, они переболели ею в легкой форме с симптомами обычного ОРВИ, т. е. приобрели пожизненный иммунитет в результате естественной «прививки».
Как быть с грудными младенцами?

Первая доза вакцины в России вводится детям в возрасте одного года, в странах с высоким уровнем заболеваемости – в возрасте девяти месяцев.
На защиту самой уязвимой части населения мог бы сработать естественный коллективный иммунитет, так как переболевшая мать с грудным молоком передает ребенку антитела к возбудителю инфекции.
Искусственный коллективный иммунитет, однако, так не работает: до момента рождения ребенка прививочные антитела в организме матери могут элиминироваться, а прививаться непосредственно перед плановой беременностью – рискованно.
Это одна из тем, на которую часто спорят антипрививочные активисты с адептами вакцинации. Первые утверждают, что естественный иммунитет предпочтительнее искусственного, так как дает защиту грудным младенцам. Вторые заявляют, что при отсутствии массовой вакцинации до рождения будущего младенца могут не дожить его потенциальные родители.
Это заявление тоже подвергают сомнению: повышение уровня жизни, улучшение питания приводят к тому, что риск тяжелых осложнений и смерти стремится к нулю. Но ведь и вакцины становятся лучше, утверждают поборники массовой иммунизации. И так далее.
Спор этот, однако, не особенно актуален в связи с тем, что естественный иммунитет к кори уже окончательно утрачен и защищать грудных младенцев приходится в условиях иммунитета искусственного.
Во время вспышки кори имеет смысл соблюдать те же меры предосторожности, что и при эпидемиях гриппа и ОРВИ: тщательно мыть руки, возвращаясь домой, а также перед едой, не прикасаться к лицу немытыми руками. В то же время надо признать, что заразность кори столь высока, что никакие из этих мер не помогут, если вы оказались в одном помещении с носителем инфекции, поэтому, если распространение инфекции принимает угрожающий характер, желательно избегать мест с большой скученностью людей.
Правда ли, что корь, перенесенная в детстве, защищает от онкологических заболеваний?
Ряд научных исследований демонстрирует снижение риска онкологических заболеваний в группе тех, кто перенес детские болезни, влекущие подъем температуры. Корь – одна из них.
Вот работа швейцарских ученых на эту тему, опубликованная в 2004 году. А вот данные канадских эпидемиологов, увидевшие свет в 2006-м.
Есть и исследование японских ученых, опубликованное в 2015 году. В 1988–1990 годах они попросили 43 689 мужчин и 60 147 женщин в возрасте 40–79 лет заполнить анкеты, включавшие вопросы об образе жизни и перенесенных заболеваниях. Затем эксперты наблюдали за ними до 2009 года. Они установили, что те участники исследования, которые перенесли в детстве корь, паротит или обе инфекции имели пониженный риск смерти от инсульта.
Все эти данные очень интересны и демонстрируют тот факт, что наша иммунная система устроена значительно прихотливее, чем мы представляем это на данном этапе.
Тем не менее на основании нескольких исследований неправильно делать далеко идущие практические выводы. Не надо срочно заражаться корью в надежде избежать в будущем инсульта или рака. Разумнее просто вести здоровый образ жизни и, например, бросить курить.
Источники: